زانوی پرانتزی (ژنوواروم) فقط یک موضوع ظاهری نیست؛ وقتی محور پا به سمت بیرون منحرف میشود، فشار بیشتری روی بخش داخلی زانو میافتد و این میتواند به مرور باعث درد، خستگی هنگام راه رفتن و حتی فرسایش زودرس مفصل شود. اگر این حالت بعد از سن رشد باقی بماند، یکطرفه باشد یا رو به تشدید برود، بهتر است دقیق و تخصصی بررسی شود.
نکته مهم اینجاست: اگر علاوه بر اصلاح پای پرانتزی، هدف شما افزایش قد هم هست، در بسیاری از بیماران میشود این دو هدف را در یک برنامه درمانی مشترک طراحی کرد؛ یعنی همزمان با اصلاح محور (صافکردن پا)، مسیر افزایش قد هم برنامهریزی شود. البته «همزمان بودن» برای همه یکسان نیست و تصمیم نهایی به محل دفورمیتی (ساق یا ران)، شدت انحراف، وضعیت مفصل زانو و هدف شما از افزایش قد بستگی دارد.
مطالعه پیشنهادی: جراحی افزایش قد و روشها
در این صفحه، خیلی روشن توضیح میدهیم علتهای شایع پای پرانتزی چیست، چطور با معاینه و تصویربرداری استاندارد، محور دقیق پا ارزیابی میشود، و بر اساس سن و شدت بدشکلی، چه گزینههایی از درمانهای غیرجراحی تا اصلاح محوری و درمان ترکیبی (اصلاح پرانتزی + افزایش قد) مطرح است.
اگر میخواهی خیلی سریع بفهمی پای پرانتزیات نیاز به درمان دارد یا نه، و اینکه آیا میشود همزمان افزایش قد هم انجام داد، کافی است چند عکس ساده و اگر داری عکس ایستاده تمامقد را برای ما بفرستی. بر اساس تصاویر و توضیحاتت، مسیر مناسب را شفاف میگوییم.
پادکست خلاصه زانوی پرانتزی (ژنوواروم)
- درمان زانوی پرانتزی (ژنوواروم) در یک نگاه
- دقیقاً چه کاری میشود کرد؟ (گزینههای درمانی بر اساس سن/شدت)
- آیا من کاندید مناسبی هستم؟
- اصلاح پای پرانتزی + افزایش قد همزمان؛ آیا برای من ممکن است؟
- تشخیص و برنامهریزی درمان چگونه انجام میشود؟
- زمانبندی و ریکاوری (دو سناریو واضح)
- ریسکها و عوارض احتمالی (شفاف اما کنترلشده)
- پرسشهای کلیدی بیماران
- قدم بعدی: برای ارزیابی دقیق چه چیزی ارسال کنم؟
- فهرست منابع
درمان زانوی پرانتزی (ژنوواروم) در یک نگاه
مشکل دقیقاً چیست و چرا باید جدی گرفته شود؟
زانوی پرانتزی (ژنوواروم) یعنی محور مکانیکی پا از حالت ایدهآل خارج شده و در نتیجه، وزن بدن بهطور نامتقارن روی مفصل زانو پخش میشود. معمولاً فشار بیشتر روی قسمت داخلی زانو میافتد؛ به همین خاطر خیلیها به مرور دچار درد داخل زانو، خستگی زودهنگام هنگام راه رفتن، ساییدگی کفش بهصورت غیرطبیعی و حتی تغییر فرم پاها میشوند.
چرا باید جدی گرفته شود؟ چون ژنوواروم فقط یک مسئله زیبایی نیست. وقتی محور پا اصلاح نشود، این فشار نامتعادل میتواند در طول زمان باعث تشدید درد، آسیب تدریجی غضروف و منیسک، و بالا رفتن ریسک آرتروز زانو شود. نکته مهم این است که شدت ظاهری پرانتزی همیشه با شدت مشکل داخل مفصل یکی نیست؛ برای همین ما روی تشخیص دقیق و برنامهریزی درست تاکید داریم، نه صرفاً قضاوت با عکسهای معمولی یا نگاه کردن در آینه.
خروجی درمان چیست؟
هدف درمان، «صاف کردن پا به هر شکل» نیست؛ هدف این است که محور پا اصلاح شود تا فشار روی زانو متعادلتر توزیع شود. خروجی مطلوب معمولاً شامل این موارد است: بهبود فرم ایستادن و راه رفتن، کاهش فشار بخش داخلی زانو، کم شدن درد یا جلوگیری از پیشرفت آن، و بهتر شدن عملکرد روزمره مثل پیادهروی، بالا رفتن از پله و فعالیتهای سبک.
در عمل، ما بهدنبال یک نتیجه واقعبینانه و پایدار هستیم: یعنی اصلاحی که هم از نظر زیبایی قابل مشاهده باشد و هم از نظر عملکردی به نفع مفصل زانو تمام شود. مسیر دقیق درمان برای هر فرد متفاوت است و بر اساس معاینه و تصویربرداری استاندارد مشخص میشود تا هم نتیجه بهتر باشد و هم ریسکها کنترلشده پیش برود.
مطالعه پیشنهادی: سوالات متداول افزایش قد
دقیقاً چه کاری میشود کرد؟ (گزینههای درمانی بر اساس سن/شدت)
اگر کودک هستید: پایش، هدایت رشد، درمان علت زمینهای
در کودکان، زانوی پرانتزی همیشه به معنی «نیاز به جراحی» نیست. اول باید مشخص شود این حالت فیزیولوژیک و گذرا است یا نشانهی یک مشکل زمینهای. در بسیاری از کودکانِ کمسن، با پایش دورهای و اصلاح عوامل تشدیدکننده، فرم پا به مرور بهتر میشود. اما اگر پرانتزی شدید، یکطرفه، رو به بدتر شدن باشد یا علائم همراه مثل درد و اختلال راهرفتن وجود داشته باشد، درمان هدفمند لازم میشود.
در این سنین، رویکرد اصلی ما این است:
- علتهای زمینهای (مثل مشکلات متابولیک/کمبودها یا اختلالات رشد استخوان) را بررسی کنیم و اگر لازم بود درمان علت را همزمان انجام دهیم.
- با پیگیری منظم و تصویربرداری استاندارد روند را دقیق اندازهگیری کنیم، نه صرفاً با عکس معمولی یا مشاهده ظاهری.
- در موارد منتخب و در زمان مناسب، از روشهای هدایت رشد (Growth Modulation) استفاده شود تا محور پا به سمت اصلاح حرکت کند؛ یعنی بهجای یک اصلاح تهاجمی، از ظرفیت رشد کودک برای اصلاح تدریجی بهره ببریم.
اگر بزرگسال هستید: اصلاح محور با جراحی (استئوتومی و…)
در بزرگسالان، وقتی رشد استخوان کامل شده باشد، درمانهای غیرجراحی معمولاً فقط نقش کمکی دارند (کاهش علائم، کمک به عملکرد)، اما برای اصلاح واقعی محور پا، اغلب به اصلاح استخوانی نیاز است. اینجا تصمیم اصلی بر اساس چند عامل گرفته میشود: شدت واروس، محل دفورمیتی (ساق یا ران)، وضعیت غضروف و مفصل زانو، و اینکه هدف شما بیشتر کاهش درد و فشار مفصل است یا اصلاح فرم و محور (یا هر دو).
گزینهی رایج در بسیاری از بزرگسالان، «اصلاح محور» با جراحیهایی از جنس استئوتومی است؛ یعنی استخوان در محل برنامهریزیشده بهصورت کنترلشده اصلاح میشود تا محور مکانیکی پا به وضعیت مطلوب نزدیک شود. در این رویکرد:
- هدف، متعادل شدن توزیع فشار روی مفصل زانو است، نه صرفاً صاف شدن ظاهری پا.
- مقدار اصلاح باید دقیق برنامهریزی شود تا نتیجه پایدار و قابل دفاع باشد.
- بسته به شرایط، ممکن است نیاز به فیکساسیون داخلی (پلاک/پیچ) یا روشهای دیگر تثبیت وجود داشته باشد و توانبخشی هم بخش جداییناپذیر مسیر است.
اگر علاوه بر پرانتزی، اختلاف طول یا هدف افزایش قد دارید: مسیر درمان ترکیبی
اگر علاوه بر پای پرانتزی، اختلاف طول اندام دارید یا هدف شما افزایش قد است، میشود درمان را طوری طراحی کرد که اصلاح محور و طولدهی در یک مسیر مشترک دیده شود—نه اینکه اول یکی انجام شود و بعد تازه از صفر سراغ دیگری برویم.
مطالعه پیشنهادی: درمان اختلاف طول پا
در مسیر درمان ترکیبی، چند اصل مهم وجود دارد:
- اول محور را دقیق اندازهگیری میکنیم تا مشخص شود دفورمیتی بیشتر از ساق است یا ران، و آیا مؤلفههای دیگری مثل چرخش هم داریم یا نه.
- بعد تصمیم میگیریم بهترین سناریو برای شما چیست:
- در برخی بیماران، امکان انجام «اصلاح محور + طولدهی» بهصورت همزمان وجود دارد.
- در برخی دیگر، مرحلهبندی منطقیتر و کمریسکتر است (مثلاً اول اصلاح پایدار محور، سپس طولدهی یا برعکس؛ بسته به شرایط).
- نتیجهای که دنبال میکنیم، یک خروجی قابل اتکا و امن است: پا صافتر، محور درستتر، فشار مفصل متعادلتر، و افزایش قد در محدودهای که با ایمنی و ریکاوری قابل مدیریت باشد.
نکته کلیدی این است که درمان ترکیبی «یک نسخه ثابت» ندارد؛ باید بر اساس تصویربرداری استاندارد، وضعیت مفصل، هدف شما از افزایش قد و ظرفیت بافتی، شخصیسازی شود. در جلسه ارزیابی، ما دقیق و شفاف میگوییم آیا همزمانسازی برای شما منطقی است یا بهتر است مسیر را مرحلهای طراحی کنیم تا نتیجه نهایی هم زیباتر باشد و هم از نظر عملکرد مفصل پایدارتر.
مطالعه پیشنهادی برای کاربرانی که بهجای پرانتزی، ضربدری هم دارند یا شک دارند: زانوی ضربدری چیست و درمان آن
آیا من کاندید مناسبی هستم؟
چه کسانی معمولاً کاندید خوباند؟
اگر پرانتزی بودن پاها بعد از پایان سن رشد همچنان باقی مانده یا در سالهای اخیر واضحتر شده، معمولاً ارزش دارد وارد ارزیابی تخصصی شوید. مخصوصاً وقتی همراه آن دردِ سمت داخلی زانو، خستگی زودهنگام هنگام راه رفتن یا ایستادن، ساییدگی نامتقارن کفش یا حس «نامتقارن راه رفتن» دارید، احتمال اینکه اصلاح محور برایتان معنیدار و نتیجهبخش باشد بالاتر میرود. یکطرفه بودن انحراف یا تفاوت واضح بین پای راست و چپ هم معمولاً نشانهای است که باید جدیتر بررسی شود، چون در این حالت، درمان دقیقتر و هدفمندتر لازم میشود.
مطالعه پیشنهادی: محدودیت سنی برای جراحی افزایش قد
اگر علاوه بر اصلاح فرم پا، هدف شما افزایش قد یا اصلاح اختلاف طول اندام هم هست، این موضوع لزوماً مانع درمان نیست؛ اتفاقاً در بسیاری از بیماران میشود از همان ابتدا درمان را طوری طراحی کرد که «اصلاح محور» و «طولدهی» در یک نقشه مشترک دیده شود. نکته اینجاست که کاندید خوب، فقط کسی نیست که پاهایش پرانتزی است؛ کسی است که هدفش واقعبینانه است و آمادگی دارد مسیر توانبخشی و پیگیریها را جدی انجام دهد تا نتیجه پایدار بماند.
اگر یکی از نشانهها را داری (درد داخل زانو، تشدید پرانتزی، یکطرفه بودن، یا هدف افزایش قد)، بهتر است قبل از هر تصمیم، محور پا بهصورت استاندارد بررسی شود. همین الان برای راهنمایی دقیقتر اقدام کن.
چه کسانی نیاز به بررسی دقیقتر دارند یا ممکن است گزینه بهتری داشته باشند؟
بعضی شرایط باعث نمیشود درمان غیرممکن شود، اما باعث میشود قبل از تصمیمگیری، محتاطتر و دقیقتر جلو برویم. مثلاً اگر آرتروز زانو پیشرفته باشد یا درد مداوم و شدید داشته باشید، ممکن است انتخاب روش و حتی اولویت درمان متفاوت شود و لازم باشد ابتدا وضعیت مفصل دقیقتر بررسی شود. همینطور اگر وزن بالا، مشکلات متابولیک یا کیفیت استخوانی ضعیف وجود داشته باشد، ریسکها و سرعت ریکاوری میتواند تغییر کند و باید برنامه درمانی متناسب با شرایط شما چیده شود.
در مواردی که دفورمیتی پیچیدهتر است (مثلاً علاوه بر پرانتزی، چرخش یا انحراف چندسطحی هم داریم) یا سابقه جراحی/آسیب جدی زانو و اندام تحتانی وجود دارد، طراحی درمان حساستر میشود و گاهی مرحلهبندی درمان منطقیتر است. از طرف دیگر، اگر هدف افزایش قد خیلی زیاد یا خارج از محدوده منطقی تعریف شده باشد، معمولاً لازم است هدف را اصلاح کنیم یا مسیر را مرحلهای بچینیم تا هم ایمنی بالا بماند و هم کیفیت نتیجه قربانی “عجله” نشود. همچنین اگر امکان فیزیوتراپی منظم، پیگیری و رعایت محدودیتهای دوره ریکاوری را ندارید، بهتر است قبل از هر تصمیم، درباره واقعیتهای مسیر درمان شفاف صحبت کنیم؛ چون نتیجه خوب فقط محصول جراحی نیست، محصول «جراحی + توانبخشی + پیگیری» است.
مطالعه پیشنهادی: فیزیوتراپی بعد از جراحی؛ چرا حیاتی است؟
قبل از تصمیم نهایی چه چیزهایی باید معلوم شود؟
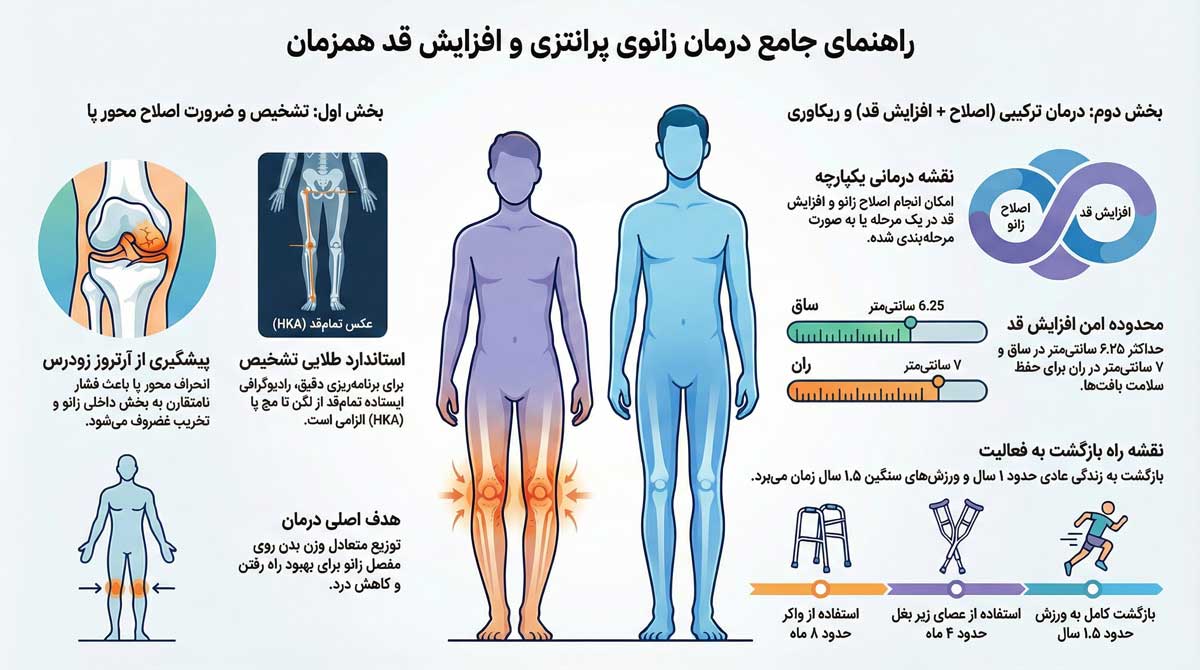
قبل از اینکه درباره روش درمان یا همزمانبودن اصلاح پرانتزی و افزایش قد تصمیم بگیریم، باید چند موضوع کلیدی روشن شود. اول اینکه منبع اصلی انحراف کجاست؛ یعنی پرانتزی بیشتر از ساق است یا ران، و شدت و الگوی انحراف دقیقاً چقدر است. این بخش با نگاه کردن ساده یا عکس معمولی قابل قضاوت نیست و باید محور به شکل استاندارد اندازهگیری شود تا مقدار اصلاح “دقیق” مشخص شود، نه حدسی.
موضوع دوم وضعیت خودِ مفصل زانوست: آیا فقط مسئله محور است یا علائم درگیری مفصل مثل فرسایش غضروف، دردهای مکانیکی یا مشکلات منیسک/رباط هم وجود دارد. موضوع سوم هدف شماست؛ اینکه دنبال بهبود عملکرد و کاهش فشار روی زانو هستید، یا زیبایی و تقارن پاها برایتان اولویت بیشتری دارد، یا هر دو را با هم میخواهید. و اگر افزایش قد هم هدف شماست، باید مقدار افزایش، ناحیه هدف (ساق یا ران) و توان شما برای یک مسیر توانبخشی طولانیتر از همان ابتدا مشخص شود تا بتوانیم خیلی روشن بگوییم برای شما «همزمان در یک مرحله» منطقی است یا «برنامه مشترک با اجرای مرحلهای» نتیجه امنتر و پایدارتر میدهد.
مطالعه پیشنهادی: دوران نقاهت جراحی افزایش قد
اصلاح پای پرانتزی + افزایش قد همزمان؛ آیا برای من ممکن است؟
همزمان یعنی دقیقاً چه؟ (یک مرحله یا یک برنامه درمانی مرحلهبندیشده)
وقتی میگوییم «اصلاح پای پرانتزی همراه با افزایش قد»، منظور این نیست که برای همهی افراد یک عمل یکسان انجام میشود. همزمان بودن، بیشتر از اینکه یک “فرمول ثابت” باشد، یک نقشه درمانی یکپارچه است؛ یعنی از همان ابتدا، درمان طوری طراحی میشود که هم محور پا اصلاح شود و هم اگر هدف افزایش قد دارید، مسیر طولدهی هم در برنامه دیده شود.
در بعضی بیماران، این نقشه یکپارچه میتواند در یک مرحله جراحی اجرا شود؛ یعنی هم اصلاح محور انجام میشود و هم طولدهی در همان روند آغاز میشود. اما در بسیاری از موارد، همزمانی به معنی «یک برنامه مشترک، با اجرای مرحلهبندیشده» است؛ یعنی از روز اول هدفها با هم طراحی میشوند، ولی برای اینکه نتیجه امنتر و پایدارتر باشد، ممکن است اجرای آن در دو قدم انجام شود. تفاوت این دو حالت، بیشتر به شرایط بدن شما و کیفیت نتیجهای که میخواهیم برسیم برمیگردد، نه به اینکه کدام “بهتر” است.
میخواهی دقیق بدانی برای شرایط تو «همزمان» بهتر است یا «مرحلهای»؟ کافی است هدف افزایش قدت را بگویی و تصاویر لازم را ارسال کنی تا بر اساس محور پا و وضعیت زانو، بهترین سناریو را مشخص کنیم.
چه معیارهایی تعیین میکند همزمان انجام شود یا مرحلهای؟
این تصمیم را ما بر اساس حدس ظاهری یا عکسهای معمولی نمیگیریم. معیار اصلی، این است که بفهمیم دفورمیتی دقیقاً از کجا میآید (ساق است یا ران)، شدت انحراف چقدر است، و آیا زانو از داخل مفصل هم درگیر شده یا نه. اگر محور پا خیلی نامتعادل باشد یا الگوی دفورمیتی پیچیدهتر باشد (مثلاً علاوه بر پرانتزی، چرخش یا انحراف چندسطحی هم وجود داشته باشد)، گاهی اجرای مرحلهبندیشده کمک میکند اصلاح دقیقتر انجام شود و فشار درمان روی بافتها کنترلشدهتر پیش برود.
از طرف دیگر، مقدار افزایش قد هم نقش مهمی دارد. هرچه هدف افزایش قد بزرگتر باشد، فشار روی عضله، عصب، مفصل و بافت نرم بیشتر میشود و اینجاست که باید تصمیم بگیریم ترکیب اصلاح محور و طولدهی در یک مرحله برای شما منطقی است یا بهتر است مسیر را مرحلهای طراحی کنیم تا بدن فرصت تطبیق داشته باشد. اینجا یک نکته خیلی مهم وجود دارد: مرحلهای بودن، به معنی عقبنشینی از هدف نیست؛ در بسیاری از بیماران، مرحلهبندی دقیقاً همان چیزی است که نتیجه را هم زیباتر میکند و هم از نظر عملکردی ماندگارتر.
موضوع دیگری که ما جدی میگیریم، «توان شما برای ریکاوری» است. درمان ترکیبی معمولاً نیاز به فیزیوتراپی منظم، پیگیریهای دقیق، و رعایت محدودیتهای حرکتی در بازهای طولانیتر دارد. اگر این بخش خوب مدیریت نشود، حتی بهترین تکنیک جراحی هم به نتیجه ایدهآل نمیرسد. پس تصمیم همزمان یا مرحلهای، فقط تصمیم اتاق عمل نیست؛ تصمیمی است که با در نظر گرفتن سبک زندگی، امکان پیگیری، و کیفیت توانبخشی شما گرفته میشود.
نتیجه واقعبینانه چیست؟ (صافشدن محور + افزایش قد در محدوده امن)
نتیجهای که از درمان ترکیبی انتظار داریم، دو خروجی مشخص دارد: اول اینکه محور پا اصلاح شود تا هم فرم پاها بهتر شود و هم فشار روی زانو متعادلتر توزیع شود. این بخش برای ما فقط یک نتیجه زیبایی نیست؛ هدف این است که زانو در مسیر درستتری کار کند و در بلندمدت کمتر آسیب ببیند. دوم اینکه، اگر افزایش قد هم جزو هدف شماست، طولدهی باید در محدودهای امن و قابل مدیریت طراحی شود؛ محدودهای که با وضعیت مفصل، کیفیت بافتها، سن، و توانبخشی شما همخوان باشد.
به زبان ساده، ما دنبال یک نتیجه «واقعی و پایدار» هستیم: صافتر شدن پاها، بهبود راه رفتن و ایستادن، و افزایش قدی که با ریکاوری و سلامت زانو قابل جمع باشد. اگر در ارزیابی مشخص شود همزمانسازی برای شما بهترین گزینه نیست، این معمولاً به معنی «غیرممکن بودن» نیست؛ یعنی با همان هدف، اما با یک چیدمان مطمئنتر جلو میرویم تا هم ریسکها پایین بماند و هم نتیجه نهایی قابل دفاعتر شود.
مطالعه پیشنهادی: عوارض و راهکارهای کاهش ریسک در افزایش قد
تشخیص و برنامهریزی درمان چگونه انجام میشود؟
معاینه و ارزیابی راه رفتن
ما تشخیص را از «ظاهر پا» شروع نمیکنیم؛ از کارکرد واقعی پا و زانو شروع میکنیم. در معاینه، هم ایستادن را میبینیم (اینکه زانوها چطور روی هم میافتند و محور پا چطور وزن را منتقل میکند) و هم راه رفتن را. خیلی وقتها چیزی که بیمار بهعنوان «پرانتزی» میبیند، فقط یک زاویه ساده نیست؛ ممکن است همراه آن، چرخش ساق یا ران، اختلاف طول خفیف، یا الگوی راه رفتن جبرانی وجود داشته باشد که اگر دیده نشود، نتیجه درمان ایدهآل نمیشود.
در همین مرحله، ما دنبال چند سؤال کلیدی هستیم: انحراف بیشتر از ساق است یا ران؟ آیا زانو از داخل مفصل هم درگیر شده (مثلاً درد داخل زانو یا حساسیت مفصل) یا بیشتر یک مسئله محوری/فرمی است؟ آیا یکطرفه است یا دوطرفه؟ و اگر هدف افزایش قد هم دارید، باید از همین ابتدا مشخص شود که «اصلاح محور» و «طولدهی» چطور میتواند در یک نقشه درمانی کنار هم بنشیند تا نه محور قربانی افزایش قد شود و نه افزایش قد باعث افزایش ریسک برای مفصل زانو.
اگر هنوز عکس ایستاده تمامقد نداری، نگران نباش. بهت میگوییم دقیقاً چه تصویری لازم است و از کجا تهیهاش کنی تا ارزیابی درست انجام شود.
تصویربرداری لازم چیست و چرا؟ (عکس ایستاده تمامقد، در صورت نیاز CT/EOS)
پایهی تصمیمگیری در زانوی پرانتزی، یک عکس معمولی از زانو نیست. چیزی که واقعاً به ما اجازه میدهد محور را دقیق اندازهگیری کنیم، رادیوگرافی ایستاده تمامقد از اندام تحتانی است؛ چون فقط در حالت وزنگذاری است که میشود فهمید خط مکانیکی از لگن تا مچ پا از کجا عبور میکند و انحراف دقیقاً چقدر است. این نوع تصویربرداری در ارزیابی محور اندام و برنامهریزی اصلاح، مرجع و استاندارد محسوب میشود و دقت آن از عکسهای محدودِ زانو بالاتر است.
در بعضی بیماران، بهخصوص وقتی بحث اندازهگیری دقیقتر یا بررسی چندصفحهای مطرح است، ممکن است از سیستمهای تصویربرداری کمدوز مثل EOS هم استفاده شود؛ مزیت این سیستمها این است که در حالت ایستاده، پارامترهای همراستایی را با تکرارپذیری خوب اندازهگیری میکنند و در برخی مراکز برای تحلیل دقیقتر مفید هستند.
اگر در معاینه مشخص شود که علاوه بر پرانتزی، دفورمیتی چرخشی هم نقش دارد (مثلاً چرخش ران/ساق که در ظاهر و راه رفتن اثر میگذارد)، آنوقت تصویربرداری تکمیلی لازم میشود. در ارزیابی علمیِ دفورمیتیهای چرخشی، CT همچنان یکی از روشهای مرجع برای اندازهگیری زوایای تورشن ران و ساق شناخته میشود (هرچند در برخی شرایط MRI یا پروتکلهای کمدوز هم مطرحاند).
نقشه درمان شخصیسازیشده شما چطور طراحی میشود؟
بعد از معاینه و تصویربرداری استاندارد، ما وارد مرحلهای میشویم که تفاوت یک درمان «واقعی» با یک درمان «کلیشهای» را مشخص میکند: برنامهریزی اصلاح. در این مرحله، فقط نمیگوییم «پایت پرانتزی است»؛ دقیقاً مشخص میکنیم منبع انحراف کجاست و سهم هر بخش چقدر است. در برنامهریزی اصلاح اطراف زانو، اندازهگیریهایی مثل زاویه هیپ-زانو-مچ (HKA/HKAA) و زوایای کلیدی استخوانی (مثل MPTA و LDFA) کمک میکند بفهمیم اصلاح باید در ساق انجام شود یا ران، و میزان اصلاح چقدر باشد تا محور به نقطه هدف برسد.
اگر مسیر درمان شما فقط «اصلاح پرانتزی» باشد، طرح درمان طوری چیده میشود که محور مکانیکی و خط مفصل به شکل قابل دفاع اصلاح شود و از افراط در اصلاح (overcorrection) جلوگیری شود؛ چون اصلاح بیش از حد میتواند خودش مشکلات ثانویه ایجاد کند. به همین دلیل، برنامهریزیهای استاندارد استئوتومی و تعیین نقطه/جهت اصلاح، بخش جدی کار است، نه یک تصمیم حسی.
اما اگر هدف شما «اصلاح پرانتزی + افزایش قد» باشد، نقشه درمان یک لایه مهم اضافه دارد: ما باید همزمان مراقب باشیم که طولدهی، محور اصلاحشده را به هم نزند و فشار اضافه به مفصل وارد نکند. اینجاست که شخصیسازی معنا پیدا میکند؛ یعنی از همان ابتدا مشخص میکنیم آیا اجرای برنامه بهتر است یکمرحلهای باشد یا مرحلهای، مقدار افزایش قد واقعبینانه چقدر است، و توانبخشی و پیگیریها با چه ریتمی پیش برود تا نتیجه هم از نظر فرم و هم از نظر عملکرد زانو پایدار بماند.
مطالعه پیشنهادی: هزینه جراحی افزایش قد و جزئیات پرداخت
زمانبندی و ریکاوری (دو سناریو واضح)
اگر فقط اصلاح پای پرانتزی انجام شود
ریکاوریِ اصلاح پای پرانتزی (بدون افزایش قد) معمولاً از نظر زمانی کوتاهتر و سادهتر از درمان ترکیبی است، اما یک عدد ثابت برای همه ندارد. دلیلش این است که “نوع اصلاح” (محل استئوتومی در ساق یا ران)، میزان اصلاح، کیفیت استخوان، وضعیت مفصل زانو و حتی سطح آمادگی عضلات شما قبل از عمل، روی سرعت بازگشت به حرکت اثر مستقیم میگذارد.
مطالعه پیشنهادی: تغذیه برای بهبود سریعتر استخوان
بهطور کلی شما باید انتظار داشته باشید که در هفتههای اول، تمرکز اصلی روی کنترل درد و تورم، محافظت از محل اصلاح، و شروع فیزیوتراپی هدفمند باشد. معمولاً در این دوره، راه رفتن با کمک (مثل واکر یا عصا) شروع میشود و میزان وزنگذاری روی پا بهصورت تدریجی بالا میرود؛ یعنی ما عجله نمیکنیم که زودتر راه بروید، چون نتیجه پایدار و بدون عارضه از “درست جوش خوردن و درست حرکت کردن” میآید، نه از سرعت بالا.
نکتهای که بهتر است از همینجا شفاف باشد: اگر هدف شما فقط زیبایی ظاهری باشد ولی مفصل زانو درگیر باشد یا محور خیلی نامتعادل باشد، ممکن است ریکاوری کمی طولانیتر شود؛ چون برنامه فیزیوتراپی و کنترل فشار روی زانو حساستر میشود. بنابراین در سناریوی اصلاح تنها، ما معمولاً زمانبندی را بعد از معاینه و عکسهای ایستاده تمامقد به شما میگوییم تا دقیقاً بدانید چه مدت محدودیت خواهید داشت و چه زمانی میتوانید به کار روزمره و فعالیت سبک برگردید.
اگر اصلاح پرانتزی همراه با افزایش قد انجام شود
وقتی اصلاح پای پرانتزی با افزایش قد در یک برنامه درمانی انجام میشود، ریکاوری معمولاً مرحلهایتر است و باید از ابتدا برای یک مسیر طولانیتر آماده باشید. در این حالت، ما دو هدف را با هم جلو میبریم: هم محور پا باید درست شود، هم طولدهی باید در محدودهای انجام شود که به بافتها (عضله، عصب، مفصل) فشار غیرمنطقی وارد نکند.
در پروتکل طولدهی، سرعت افزایش طول بهطور میانگین حدود ۰٫۶ میلیمتر در روز در نظر گرفته میشود و طول دوره طولدهی معمولاً حدود ۴ ماه است (این عدد بسته به مقدار افزایش قدِ برنامهریزیشده میتواند تغییر کند). از نظر سقف منطقی طولدهی هم معمولاً تا ۶٫۲۵ سانتیمتر در ساق و تا ۷ سانتیمتر در ران در نظر گرفته میشود و اگر قرار باشد افزایش بیشتری انجام شود، معمولاً بهصورت مرحلهای و در دو جراحی طراحی میشود تا ایمنی و کیفیت نتیجه حفظ شود.
در پایان فاز طولدهی، بسته به روش درمان، ابزار/مکانیزم مربوطه جمعبندی میشود؛ مثلاً پیچ MTN یا دستگاه خارجی LON در پایان مرحله طولدهی برداشته میشود. بعد از آن، وارد فاز تثبیت و بازتوانی میشویم که بخش مهمی از نتیجه نهایی را میسازد. در تجربه بالینی، بسیاری از بیماران برای یک بازه طولانی نیاز به کمکحرکتی دارند؛ بهطور معمول، حدود ۸ ماه واکر و بعد از آن حدود ۴ ماه عصای زیر بغل لازم است. بازگشت کامل به فعالیتهای روزمره بدون وسیله کمکی معمولاً حدود ۱ سال زمان میبرد و برگشت به ورزشهای سنگین معمولاً حدود ۱٫۵ سال بعد از جراحی منطقیتر است.
مطالعه پیشنهادی: روش MTN چیست؟ / روش LON چیست؟ / مقایسه MTN و LON
این مسیر طولانی به این معنی نیست که کیفیت زندگی شما یک سال “متوقف” میشود؛ بلکه یعنی باید از ابتدا با نگاه واقعی برنامهریزی کنید: توانبخشی منظم، پیگیریهای دقیق و رعایت محدودیتها، بخش اصلی موفقیت است. ما معمولاً در جلسه برنامهریزی درمان، زمانبندی را دقیقاً بر اساس مقدار اصلاح محور، مقدار افزایش قد، و شرایط مفصل زانو شخصیسازی میکنیم تا شما از همان ابتدا بدانید چه چیزهایی در چه ماهی اتفاق میافتد و چه زمانی میتوانید به ریتم عادی زندگی نزدیک شوید.
اگر مهمترین دغدغهات مدت ریکاوری و محدودیتهای حرکتی است، شرایطت را بگو تا زمانبندی واقعبینانه را بر اساس روش مناسبِ تو توضیح دهیم.
ریسکها و عوارض احتمالی (شفاف اما کنترلشده)
عوارض عمومی جراحیهای ارتوپدی
هر جراحی ارتوپدی، حتی وقتی با بهترین برنامهریزی انجام شود، یک سری ریسکهای عمومی دارد که بهتر است از ابتدا شفاف دربارهشان بدانید. درد و تورم بعد از عمل طبیعی است و معمولاً با دارو، یخ، بالا نگه داشتن اندام و شروع توانبخشی کنترل میشود. در بعضی بیماران، کبودی، محدودیت موقت حرکت و ضعف عضلات بهخصوص در هفتههای اول دیده میشود و با فیزیوتراپی تدریجی بهتر میشود.
از نظر عوارض مهمتر، مثل هر عمل جراحی دیگر احتمال عفونت، خونریزی، لخته شدن خون (DVT)، مشکلات ترمیم زخم یا واکنش به دارو/بیهوشی وجود دارد. این موارد شایع نیستند، اما چون میتوانند جدی باشند، ما معمولاً قبل از عمل درباره عوامل خطر (مثل سابقه لخته، سیگار، برخی بیماریها یا مصرف بعضی داروها) دقیق سؤال میکنیم و اگر لازم باشد اقدامات پیشگیرانه را از همان ابتدا در برنامه میگذاریم.
ریسکهای خاص اصلاح محور
در اصلاح پای پرانتزی (اصلاح محور)، حساسیت اصلی این است که «زاویه و محل اصلاح» باید دقیق باشد؛ چون هدف فقط صاف شدن ظاهری نیست، بلکه باید محور مکانیکی طوری اصلاح شود که فشار روی مفصل زانو منطقیتر توزیع شود. اگر اصلاح کمتر از مقدار لازم انجام شود، ممکن است نتیجه از نظر ظاهری یا عملکردی کامل نباشد. اگر هم اصلاح بیش از حد باشد، میتواند فشار را به سمت مقابل منتقل کند و مشکلات جدیدی ایجاد کند. به همین خاطر، برنامهریزی دقیق و کنترل مرحلهبهمرحله بعد از عمل، بخش مهمی از کاهش ریسک است.
از طرف دیگر، چون در این جراحی معمولاً روی استخوان کار میشود و با ابزار تثبیت (مثل پلاک و پیچ) نتیجه تثبیت میگردد، ریسکهایی مثل کند جوش خوردن، دیرجوشی یا بهندرت جوش نخوردن، و همچنین حساسیت یا ناراحتی ناشی از ابزار ممکن است مطرح شود. گاهی هم در دوره ریکاوری، به دلیل خشکی مفصل یا ضعف عضلات اطراف زانو، نیاز به فیزیوتراپی دقیقتر و طولانیتر پیدا میشود تا حرکت و عملکرد به بهترین سطح برگردد.
ریسکهای خاص درمان ترکیبی (اصلاح محور + افزایش قد)
وقتی اصلاح محور با افزایش قد در یک برنامه درمانی ترکیب میشود، علاوه بر موارد بالا، یک دسته ریسک مربوط به «طولدهی تدریجی» اضافه میشود. طولدهی، بهصورت کنترلشده انجام میشود، اما چون بافت نرم (عضله، تاندون، عصب) باید همزمان با استخوان خود را تطبیق دهد، ممکن است سفتی عضلات، دردهای کششی، محدودیت حرکت یا فشار عصبی ایجاد شود. این موارد معمولاً با تنظیم سرعت طولدهی، فیزیوتراپی منظم و پایش دقیق قابل مدیریت است، ولی اگر نادیده گرفته شود میتواند روند درمان را کند یا پیچیده کند.
در درمان ترکیبی، ریسک دیگر این است که اگر پیگیریها دقیق انجام نشود، ممکن است همراستایی محور تحت تأثیر روند طولدهی قرار بگیرد یا کنترل دامنه حرکتی زانو سختتر شود. به همین دلیل، ما در این مسیر روی “فیزیوتراپی و پایش” حتی بیشتر از خود جراحی تاکید داریم؛ چون نتیجه نهایی، محصول مجموع جراحی + توانبخشی + پیگیری است، نه فقط تکنیک اتاق عمل.
کارهایی که برای کاهش ریسک انجام میدهیم
اولین کار ما برای کاهش ریسک، انتخاب مسیر درست است؛ یعنی قبل از هر تصمیم، با معاینه و تصویربرداری استاندارد مشخص میکنیم محل دفورمیتی کجاست، شدت آن چقدر است و آیا مفصل زانو درگیر است یا نه. این مرحله کمک میکند درمان «اندازه» باشد؛ نه کمتر از نیاز و نه بیشتر از حد.
در مرحله بعد، برنامه توانبخشی از همان ابتدا بهعنوان بخش اصلی درمان دیده میشود. ما معمولاً از بیمار میخواهیم در طول مسیر، فیزیوتراپی را منظم دنبال کند، تمرینهای دامنه حرکتی و تقویت عضلات را جدی بگیرد، و علائم هشدار مثل درد غیرمعمول، بیحسی/گزگز، تورم شدید یا مشکلات زخم را سریع گزارش کند. در درمانهای ترکیبی، تنظیم سرعت طولدهی و کنترل دورهای، ابزار مهم ما برای جلوگیری از فشار بیش از حد به بافتهاست. هدف این است که درمان با یک ریتم “پایدار و قابل تحمل” جلو برود تا هم ایمنی بالا بماند و هم کیفیت نتیجه نهایی بهتر شود.
این بخش آگاهسازی عمومی است و جایگزین نظر پزشک نیست. ارزیابی دقیق ریسکها و انتخاب روش مناسب فقط بعد از معاینه و بررسی تصاویر شما قابل انجام است.
اگر درباره ریسکها سوال داری، بهترین کار این است که قبل از تصمیم، شرایط مفصل زانو و محور پا دقیق بررسی شود. ما خیلی شفاف میگوییم چه ریسکهایی برای شما مهمتر است و چطور کنترل میشود.
پرسشهای کلیدی بیماران
آیا پای پرانتزی من با ورزش یا کفی اصلاح میشود؟
اگر سن رشد شما تمام شده باشد، ورزش و کفی معمولاً نمیتوانند «استخوان را صاف کنند» و محور را واقعاً اصلاح کنند. اما این به معنی بیفایده بودنشان نیست؛ ورزش و فیزیوتراپی میتوانند عضلات اطراف زانو و لگن را قویتر کنند، درد را کمتر کنند، الگوی راه رفتن را بهتر کنند و فشار روی مفصل را مدیریت کنند. کفی هم در بعضی افراد کمک میکند علائم کمتر شود، اما معمولاً نقش آن درمان قطعیِ پرانتزیِ استخوانی نیست. تشخیص اینکه مشکل شما بیشتر از جنس «عضله/الگوی حرکتی» است یا «محور استخوانی»، فقط با معاینه و تصویربرداری استاندارد مشخص میشود.
از کجا بفهمم کاندید جراحی هستم؟
کاندید بودن فقط به «شدت ظاهری پرانتزی» مربوط نیست. اگر بعد از پایان سن رشد، انحراف پایدار مانده یا تشدید شده، اگر درد داخل زانو دارید، اگر در راه رفتن یا ایستادن طولانی مشکل پیدا کردهاید، یا اگر انحراف یکطرفه و نامتقارن است، معمولاً ارزش دارد ارزیابی جدی انجام شود. معیار اصلی تصمیم، اندازهگیری دقیق محور در حالت ایستاده و بررسی وضعیت مفصل است؛ یعنی ببینیم فشار روی کدام بخش زانو بیشتر است و انحراف از کجا ناشی میشود. در نهایت، ما بر اساس این دادهها میگوییم آیا جراحی به نفع شماست یا مسیر غیرجراحی کافی است.
آیا میشود همزمان افزایش قد هم انجام داد؟
در بسیاری از بیماران، بله؛ میشود اصلاح محور پا و افزایش قد را در یک برنامه درمانی مشترک طراحی کرد. اما همزمان بودن همیشه به معنی «یک عمل واحد برای همه» نیست. گاهی میشود در یک مرحله اصلاح و طولدهی را شروع کرد، و گاهی امنتر و منطقیتر است که برنامه از ابتدا یکپارچه باشد ولی اجرا مرحلهبندی شود. اینکه کدام سناریو برای شما مناسب است، به محل دفورمیتی (ساق یا ران)، شدت انحراف، وضعیت مفصل زانو، و هدف افزایش قد شما بستگی دارد. در جلسه ارزیابی، ما دقیق و شفاف میگوییم برای شما همزمان بهتر است یا مرحلهای، و دلیلش چیست.
نتیجه نهایی چه شکلی است و چه چیزهایی تضمینی نیست؟
هدف درمان این است که محور پا اصلاح شود تا هم فرم پاها بهتر شود و هم فشار روی زانو متعادلتر توزیع شود. در اکثر بیماران، بهبود ظاهری و عملکردی قابل مشاهده است، اما باید واقعبین بود: بدن هر فرد متفاوت است، کیفیت بافتها و وضعیت مفصل یکسان نیست و روند توانبخشی هم در نتیجه نقش جدی دارد. چیزی که معمولاً “تضمینی” نیست، این است که همه افراد دقیقاً به یک میزانِ مشخص از نظر ظاهری یا سطح درد برسند، یا اینکه ریکاوری برای همه با یک سرعت ثابت پیش برود. ما میتوانیم با برنامهریزی دقیق، کنترل ریسک و توانبخشی اصولی، احتمال رسیدن به نتیجه خوب را بالا ببریم، ولی پزشکی یک فرآیند صددرصد قابل تضمین مثل یک محصول کارخانهای نیست.
ریکاوری و محدودیتهای حرکتی چقدر است؟
ریکاوری به این بستگی دارد که فقط اصلاح محور انجام شود یا درمان ترکیبی (اصلاح + افزایش قد) باشد. در اصلاح محورِ تنها، معمولاً محدودیتها کوتاهتر است و تمرکز روی جوش خوردن مناسب و بازگشت تدریجی به وزنگذاری است. در درمان ترکیبی، مسیر طولانیتر و مرحلهایتر میشود؛ چون طولدهی و سپس تثبیت و بازتوانی هم اضافه میشود. نکته مهم این است که ما از ابتدا زمانبندی را بر اساس شرایط شما طراحی میکنیم تا بدانید چه مدت کمکحرکتی لازم است، چه زمانی به فعالیت روزمره نزدیک میشوید، و چه محدودیتهایی باید جدی گرفته شود. هرچه توانبخشی منظمتر باشد، معمولاً کیفیت ریکاوری بهتر و پایدارتر میشود.
قدم بعدی برای شروع ارزیابی چیست؟
قدم بعدی این است که اطلاعات پایه و تصاویر لازم را آماده کنیم تا ارزیابی دقیق انجام شود. معمولاً لازم است عکسهای واضح از فرم پاها در حالت ایستاده (از روبرو و کنار) و در صورت امکان تصویربرداری استانداردِ ایستاده برای بررسی محور تهیه شود. بعد از دریافت مدارک، ما وضعیت شما را بررسی میکنیم، هدف شما (فقط اصلاح یا اصلاح همراه افزایش قد) را مشخص میکنیم، و مسیر پیشنهادی را با توضیح روشن درباره گزینهها، زمانبندی و محدودیتها ارائه میدهیم. اگر نیاز باشد، برای تکمیل تصمیمگیری، تصویربرداری دقیقتر یا معاینه حضوری هم پیشنهاد میشود.
آیا پرانتزی بودن پا همیشه نیاز به درمان دارد؟
خیر. در برخی افراد، انحراف خفیف است و اگر درد، محدودیت عملکرد یا نشانههای درگیری مفصل وجود نداشته باشد، ممکن است فقط پایش و مراقبت کافی باشد. اما اگر پرانتزی رو به پیشرفت باشد یا علائم ایجاد کرده باشد، بهتر است منتظر نمانید، چون در بعضی موارد ادامه فشار نامتعادل میتواند به مفصل آسیب بزند.
اگر درد ندارم، باز هم درمان لازم است؟
نداشتن درد به معنی بیخطر بودن نیست، ولی تصمیم را تغییر میدهد. اگر محور نامتعادل باشد، ممکن است آسیب مفصل در آینده رخ دهد؛ با این حال، اینکه “الان” اقدام کنیم یا فقط پایش کنیم، بستگی به شدت انحراف، سن، سبک زندگی، وضعیت مفصل و هدف شما دارد. اینجاست که ارزیابی دقیق و تحلیل محور ارزش پیدا میکند.
آیا امکان برگشت یا بدتر شدن پرانتزی بعد از درمان وجود دارد؟
اگر اصلاح بهدرستی برنامهریزی شود و دوره تثبیت و توانبخشی جدی گرفته شود، نتیجه معمولاً پایدار است. اما عواملی مثل ضعف عضلانی درماننشده، عدم رعایت محدودیتها، افزایش وزن شدید، یا وجود دفورمیتیهای چندسطحی میتواند روی نتیجه اثر بگذارد. به همین دلیل، ما درمان را فقط “عمل” نمیبینیم؛ پیگیری و توانبخشی را بخشی از درمان میدانیم.
برای جلسه ارزیابی چه چیزهایی باید آماده کنم؟
بهتر است قبل از ارزیابی، هدف خودتان را مشخص کنید: فقط اصلاح فرم؟ کاهش درد؟ یا اصلاح همراه افزایش قد؟ سپس اگر تصویربرداری قبلی دارید (خصوصاً عکسهای ایستاده)، همراه داشته باشید. همچنین دانستن تاریخچه درد، سابقه آسیب یا جراحی، و سطح فعالیت روزانه کمک میکند تصمیمگیری دقیقتر و سریعتر انجام شود.
قدم بعدی: برای ارزیابی دقیق چه چیزی ارسال کنم؟
چکلیست مدارک/عکسها
اگر میخواهید از همان ابتدا ارزیابی دقیق و قابل اتکا داشته باشید، بهتر است چند مورد ساده را برای ما بفرستید تا بتوانیم «محور پا» و «هدف درمان» را درست کنار هم قرار دهیم. اولین چیز، چند عکس واضح از پاها در حالت ایستاده است؛ یک عکس از روبرو و یک عکس از کنار، در نور مناسب و روی سطح صاف. بهتر است پاها کاملاً مشخص باشند و دوربین در ارتفاعی باشد که فرم واقعی زانو و ساقها دیده شود. این عکسها کمک میکند در همان قدم اول، درباره شدت ظاهری انحراف و تقارن دو سمت یک تصویر اولیه داشته باشیم.
مطالعه پشنهادی: فرآیند جراحی افزایش قد از پذیرش تا پایان
اگر تصویربرداری دارید، بهترین مورد برای برنامهریزی محور، عکس ایستاده تمامقد از اندام تحتانی (از لگن تا مچ پا در حالت وزنگذاری) است؛ چون فقط در حالت ایستاده است که میشود مسیر واقعی انتقال وزن و انحراف محور را دقیقتر سنجید. اگر این تصویر را ندارید، مشکلی نیست؛ ما به شما میگوییم دقیقاً چه نوع تصویری لازم است و چطور تهیه شود. اگر هم MRI، رادیولوژی زانو، یا گزارشهای قبلی دارید، ارسالشان میتواند در کاملتر شدن ارزیابی مفید باشد، بهخصوص اگر درد زانو، سابقه آسیب منیسک/رباط، یا تشخیص آرتروز مطرح باشد.
کنار تصاویر، چند خط توضیح خیلی کمککننده است: سن، قد، اینکه آیا درد دارید یا نه و اگر دارید دقیقاً کجای زانو درد میگیرد، چه مدت است مشکل را دارید، و آیا یکطرفه است یا هر دو پا. و مهمتر از همه، هدف شما را روشن کنید: آیا فقط اصلاح پای پرانتزی میخواهید یا علاوه بر آن هدف افزایش قد هم دارید، و اگر دارید حدوداً چه مقدار مدنظر شماست. همین چند اطلاعات باعث میشود ما از همان ابتدا بتوانیم بگوییم برای شما مسیر «همزمان در یک برنامه مشترک» منطقی است یا بهتر است مرحلهای طراحی شود.
اگر میخواهی با اطمینان تصمیم بگیری، همین الان قدم اول را بردار: چند عکس از پاها در حالت ایستاده و اگر داری عکس ایستاده تمامقد را ارسال کن. ما نتیجه بررسی اولیه را میگوییم و مشخص میکنیم مسیر مناسب شما چیست: درمان غیرجراحی، اصلاح محور، یا اصلاح همزمان با افزایش قد.
فهرست منابع
- Osteotomy of the Knee – OrthoInfo (AAOS)
منبع آموزشی رسمی برای توضیح مفهوم استئوتومی اطراف زانو، اهداف درمان (کاهش فشار کمپارتمان داخلی)، و تصویر کلی از این جراحی برای بیمار. (OrthoInfo)
(ناشر/مرجع: AAOS) - AAOS Clinical Practice Guideline: Management of Osteoarthritis of the Knee (Non-Arthroplasty)
راهنمای بالینی رسمی که در آن «تبیال استئوتومی/High Tibial Osteotomy» بهعنوان گزینهای برای بیماران منتخب مطرح میشود (برای استناد تصمیممحور و مبتنی بر شواهد). (American Academy of Orthopaedic Surgeons) - Radiological assessment of lower limb alignment (Review)
مرجع بسیار مناسب برای بخش «تشخیص و برنامهریزی»، شامل تعریف محور مکانیکی (Hip–Knee–Ankle) و اینکه چرا عکس ایستاده تمامقد استاندارد ارزیابی محور است. (PMC)
(دسترسی متن کامل در PubMed Central) - High Tibial Osteotomy for Varus Deformity of the Knee (JAAOS Global Research & Reviews, 2021)
مرور کاربردها، اندیکاسیونها و نکات کلیدی HTO در واروس/پرانتزی علامتدار؛ برای بخش «درمان جراحی در بزرگسالان». (Lippincott Journals)
(مجله: JAAOS Global Research & Reviews) - Influence of different standing positions on whole-leg radiographs (2024)
برای تأکید علمی روی اینکه «نحوه ایستادن و وزنگذاری» میتواند اندازهگیریهای همراستایی را تغییر دهد؛ مناسب بخش «چرا تصویربرداری استاندارد مهم است؟». (PMC) - Radiographic factors affecting optimal alignment after opening-wedge HTO (2023)
منبع تخصصیتر برای توضیح اینکه «همراستایی بهینه بعد از HTO» چه عوامل تصویربرداری/اندازهگیری دارد و چرا برنامهریزی دقیق مهم است. (PMC) - Lengthening and deformity correction about the knee using motorized internal lengthening nails (SICOT-J, 2017)
مرجع کاربردی برای بخش «درمان ترکیبی اطراف زانو»، با تمرکز بر استراتژیهای موفق اصلاح دفورمیتی و طولدهی از دیستال فمور و پروگزیمال تیبیا. (sicot-j.org)
(مجله: SICOT-J) - Simultaneous correction of leg length discrepancy and deformity with magnetically controlled motorized intramedullary lengthening nails (Acta Orthopaedica, 2024)
مستقیمترین منبع برای ادعای «امکان اصلاح همزمان دفورمیتی + اختلاف طول/طولدهی با نیلهای موتورایز»؛ مناسبترین رفرنس برای هدف کلیدی صفحه شما. (actaorthop.org)
(مجله: Acta Orthopaedica) - Limb lengthening and deformity correction with externally controlled nails (Acta Orthopaedica, 2019)
برای حمایت از بخش معرفی روشهای طولدهی با نیلهای کنترلشونده و خروجیهای عملکردی/کیفی. (actaorthop.org) - Deformity correction and limb lengthening with externally controlled nails (FITBONE & PRECICE) – outcomes (2023)
منبع نتایج/Outcome برای نیلهای طولدهنده (بهخصوص برای بخش «انتظار واقعبینانه از درمان» و «کیفیت زندگی/عملکرد»). (PMC) - Acute Deformity Correction and Lengthening with Motorized Nail (Operative Techniques in Orthopaedics, 2021)
برای بخش «اصلاح دفورمیتی + طولدهی با نیلهای داخلی» از منظر تکنیک و منطق درمان (اگر متن کامل در دسترس مخاطب شما نباشد، حداقل برای معرفی رفرنس معتبر قابل استفاده است). (ScienceDirect)
(پلتفرم/ناشر: ScienceDirect) - Growth modulation for coronal deformity correction (8-plate/tension band) – 2018
برای بخش کودکان/نوجوانان و توضیح رویکرد «هدایت رشد» در دفورمیتیهای کرونال اطراف زانو (واروس/والگوس). (PMC) - The Evolution of Guided Growth for lower extremity angular deformity (2024)
مرور بهروزتر درباره تاریخچه و تکامل guided growth و کاربردهای آن در دفورمیتیهای اطراف زانو؛ مناسب برای کاملتر کردن بخش کودکان و تفاوتها با بزرگسالان. (PMC) - Principles of Deformity Correction – Dror Paley (Springer)
کتاب مرجع کلاسیک برای تحلیل دفورمیتی، برنامهریزی اصلاح، و اصول جراحیهای اصلاح محور/طولدهی؛ اگر میخواهید بخش «برنامهریزی و اصول» صفحه خیلی محکم و آکادمیک باشد. (Springer Link)
(ناشر: Springer Nature)
روشهای تماس و پاسخگویی
برای ارسال مدارک و دریافت پاسخ، میتوانید از مسیرهای ارتباطی مرکز استفاده کنید. اگر تماس تلفنی برایتان راحتتر است، مستقیم تماس بگیرید تا راهنمایی شوید چه مدارکی لازم است و چگونه ارسال کنید. اگر ترجیح میدهید تصاویر و مدارک را پیام کنید، از طریق واتساپ یا پیامرسانهای داخلی هم میتوانید ارسال را انجام دهید و همانجا پاسخ اولیه را دریافت کنید.
مطالعه پیشنهادی: آشنایی با دکتر نادر مطلبی زاده / چرا میتوانید به مرکز بینالمللی افزایش قد ایران اعتماد کنید؟
راههای ارتباط با مرکز افزایش قد ایران
تماس تلفنی: 09005652209
پیام در واتساپ / ایتا / بله: 09005652509
